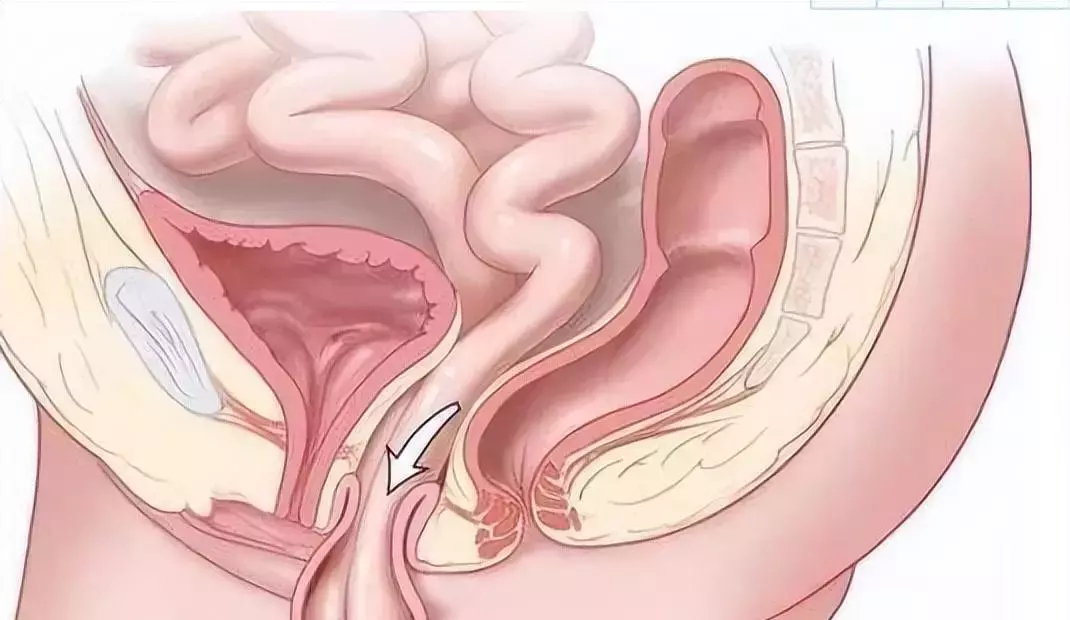
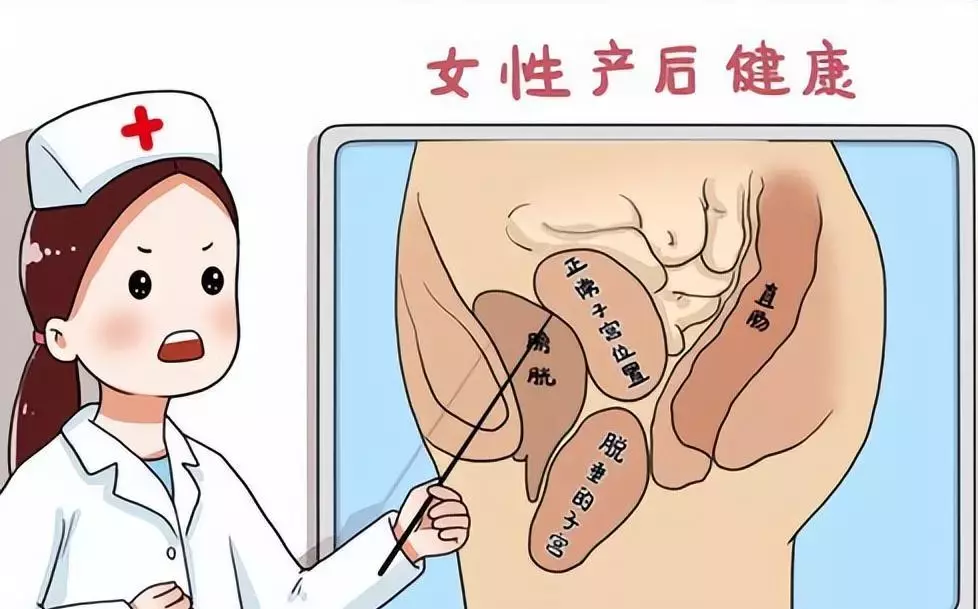
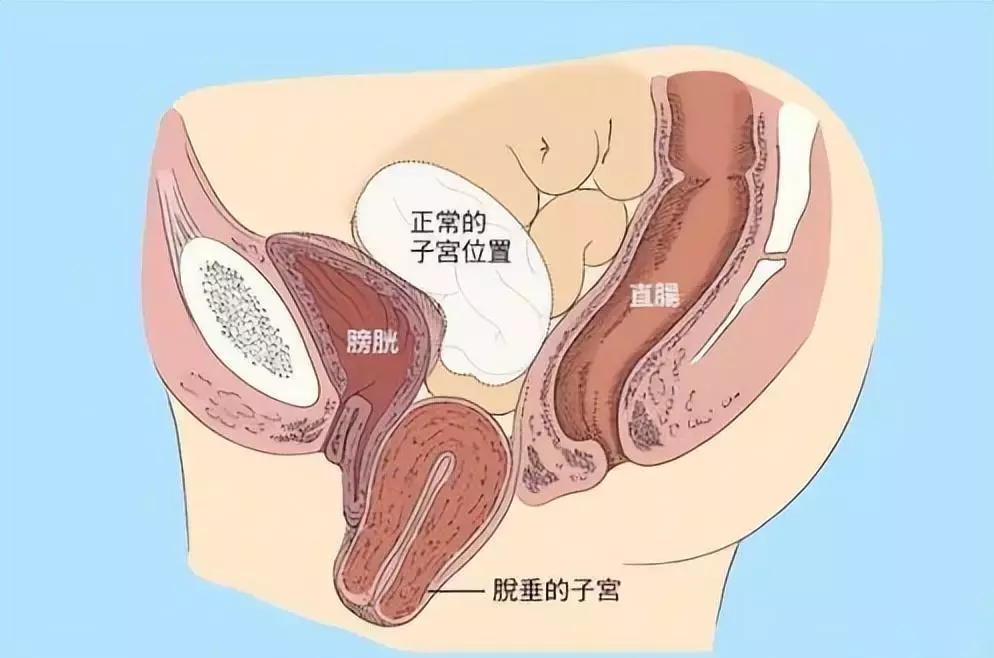
子宫脱垂是一种妇科常见的盆腔功能障碍性疾病在中老年人群中发病率尤高,以阴道前壁、阴道后壁、子宫或阴道等的一个或多个部位下降为表现。
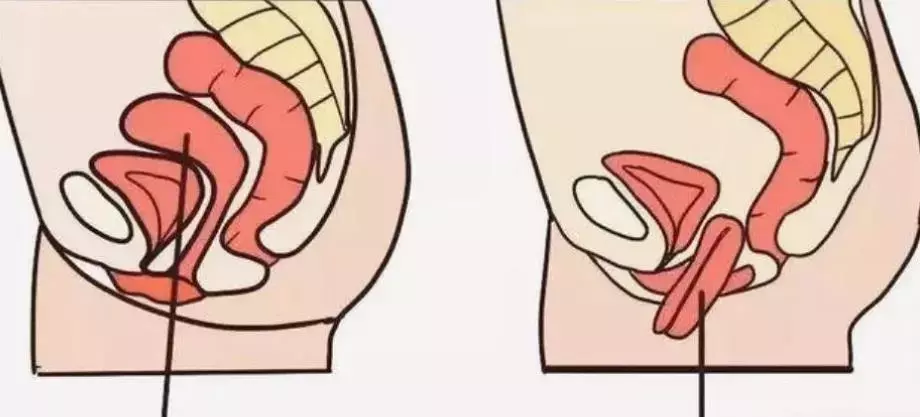
同时,由于解剖生理结构特殊,阴道前壁与尿道、膀胱相邻,后壁与直肠相邻,部分患者亦可伴膀胱尿道和直肠膨出。
一、子宫脱垂病因及相关危险因素
近年来,有关pop的病因研究较多,一般认为其与遗传倾向性、产次(阴道分娩)、绝经、高龄、既往盆腔手术史、组织发育异常及腹压增加(如肥胖、慢性便秘、咳嗽等)等因素密切相关。
1.遗传因素
有研究发现,子宫脱垂可偶见于未产妇甚或处女,多表现为先天盆底组织组织薄弱且缺乏张力,难以耐受一般体力劳动及抵抗腹压增加。
亦有资料显示,若母亲或姐妹中既往有pop脱垂史,其本人存在较高患病风险。可见,子宫脱垂有明显家族倾向性。
因此,遗传因素与子宫脱垂发病有明显相关性,对此类患者应较早健康宣教,提高防范意识,必要时早期进行筛查、预防、治疗等相关干预措施。
2.年龄
一般认为,子宫脱垂是一种年龄相关性疾病,其发病随年龄增长而增加。
有研究指出,卵巢机能随年龄增长衰退,体内雌激素水平亦渐降低,盆底组织的血供及神经愈来愈差,且年龄大于60岁的女性盆底组织较薄,局部损伤后无法及时有效地修复。

因此,针对当前我国老年人群基数大、农村空巢老人多、老龄化速度加快等现象,应定期、及时、有效地开展有关子宫脱垂的普查及宣教工作,防患于未然。
3.雌激素水平与绝经
雌激素既是调节月经的最主要因素,亦是保持盆底组织结构、张力、胶原含量、血供及神经再生等所必须的重要物质之一。
普遍认为,女性在绝经前后由于雌激素水平波动或下降会导致其生理及解剖发生一系列变化。
此时,卵巢功能逐渐减退,雌激素分泌缺失,盆底支持组织逐渐薄弱、松弛甚或萎缩。同时,年事渐高,体质渐弱,肌肉组织张力不足,盆底组织薄弱而发脱垂。
但亦有研究指出,部分年轻产妇,因产后长时期哺乳亦致卵巢功能暂时性减弱,可使子宫支持结构的弹性及张力减弱而变得松弛,亦可诱发子宫脱垂。
因此对子宫脱垂潜在危险人群进行雌激素水平测定显得尤为重要,同时对雌激素水平高低进行药物干预亦是治疗子宫脱垂的必要选择。
4.体重指数
就其发病机理而言,肥胖诱发子宫脱垂可能与身体负荷过重、体内脂肪及激素代谢异常等有关,而过度消瘦多见体质虚弱之人,其盆底组织结构薄弱,张力较低并失去弹性。

因此,规范合理饮食,注意营养搭配,适当功能锻炼,有效控制体重,一定程度上可降低子宫脱垂的患病风险。
5.生育因素
阴道分娩被视为子宫脱垂发病的主要原因,多次分娩会增加盆底组织损伤的机会。
有资料显示,妊娠期间子宫重量和位置的改变、腹腔内压力的增加、阴道分娩巨大儿、初产年龄<25岁、非专业人员协助下分娩等,特别是难产、滞产、经阴道手术助产或第二产程延长者,极易发生子宫脱垂。
有关流产是否可作为子宫脱垂的危险因素研究甚少,但流产对身体损害较大,尤其多次流产致子宫生理功能严重损害,激素水平失衡,或可在一定程度上增加子宫脱垂患病风险,尚待进一步深入研究。
6.盆腔创伤史
目前,有报道显示延迟性pop与盆腔创伤之间存在着某种关系。指出,既往有子宫切除术、脱垂修补术、盆底重建术及尿失禁手术等盆腔手术者,有再次发生pop的潜在风险及缺陷。
一般认为,年龄偏大患者术后复发率较高。因此,有盆腔创伤史这一风险因素不容忽视,对于需行盆腔创伤手术者应尽可能减少术中创伤,以便组织器官早日康复。

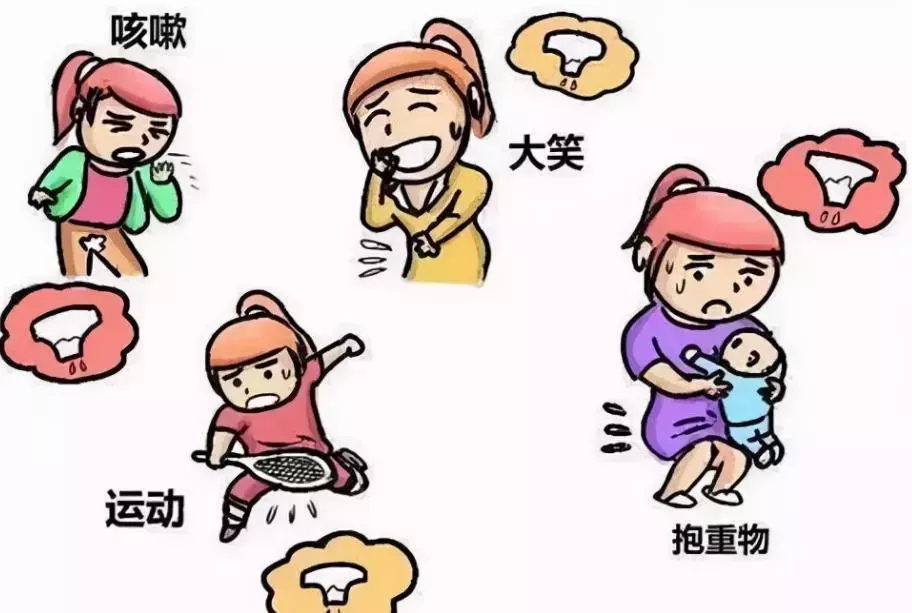
7.长期腹压
毋庸置疑,腹压高是促使或加重子宫脱垂发生的危险因素。
妇女若长期从事重体力劳作(如持重、肩挑、搬重物等)、盆腔巨大肿瘤或大量腹水、长期便秘、慢性咳嗽等,或长期紧束胸衣腹带、练习气功屏气呼吸等,均会导致其处于长期高腹压状态。
因此,应尽早祛除引起腹压增高的危险因素,改善生活方式及职业习惯,避免久站、久坐,有效降低子宫脱垂患病风险。
9.其他因素
除上述高危因素外,营养因素也被认为与pop密切相关。
有研究表明,由于长期营养不良导致体质虚弱、肌肉松弛、盆腔筋膜萎缩等表现,亦可引发子宫脱垂,此类患者或常伴有不同程度的胃下垂、肾下垂、腹壁松弛等。
亦有研究指出,骨质疏松症、风湿性关节炎、维生素d缺乏等与pop密切相关,或可增加其患病风险。
因此,对此类可能诱发子宫脱垂的危险因素亦当引起重视,并进一步深入探讨。

二、pop的处理及治疗
2017年,我国最新一项对成年女性pop的1万人群发病率调查研究显示,症状性pop-qⅱ度以上者占9.8%。
一般而言,对于pop的处理原则包括定期复查随诊观察、非手术治疗和手术治疗等3个措施。
对于无自觉症状的且脱垂最低点位于处女膜以上者,可选择随诊观察,避免增加腹压活动,也可辅助性给予非手术治疗;
而对于非手术治疗和手术治疗的选择,主要针对脱垂达到处女膜水平以外且伴有明显症状者,如脱垂特异性症状及相关的排尿、排便、性生活欠佳等。

1.非手术治疗
既往,非手术疗法常作为轻度pop患者的保健措施,或作为手术治疗时补充或失败后的补救。
一般而言,其具有预防pop加重、缓解脱垂症状、增强盆底肌肉的强度及张力、避免或延缓手术等不同程度的作用。
子宫托:是治疗pop唯一特异的非手术方法,适用于妊娠、老年和身体虚弱且有手术禁忌证及不愿接受手术者;
其短期疗效确切,使用6个月即可明显改善生活质量,减轻pop症状,初次随访成功率可达85%以上。
但长期使用可引起阴道分泌物增多、异味大等感染症状,及阴道黏膜受损、溃疡、阴道出血等损伤症状,甚或子宫托嵌顿、直肠阴道瘘、膀胱阴道瘘等发生。
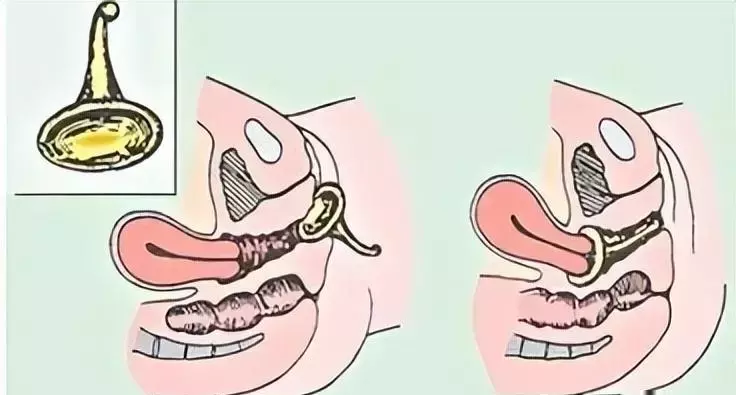
因此,在使用过程中应当严格定期随访,规律规范摘戴,同时为预防并发症的发生。
其他干预措施:生活干预方式可作为改善pop的辅助治疗手段,如减肥、戒烟、戒酒、避免长期重体力劳动、减少久站、禁饮含咖啡因的饮料等。
2.手术治疗
一般而言,对于pop临床症状影响生活质量、拒绝保守治疗或非手术治疗无效的患者,可以考虑行手术治疗。
过去,pop术式主要为阴道前后壁修补术联合阴式子宫切除术、曼氏手术、阴道封闭术等,此类术式在较长一段时间内一直是治疗子宫脱垂的主流。
然而,此类手术式的缺点亦渐凸显,未能从根本上解决脱垂问题,且对患者身心造成严重伤害,并可引起术后复发率高、性生活质量差、术后阴道疼痛不适、尿失禁、膀胱膨出及卵巢功能减退等一系列弊端。同时,随着人们认知观念的提高,此类术式亦逐渐不被大多数女性所接受。
3.手术并发症及术后复发的防治
子宫脱垂术后可见出血、水肿、术后感染、术后疼痛等并发症,而复发又是子宫脱垂手术术后的主要面临的问题之一,所以对于腹腔镜术后并发症及其复发的防治就显得尤为重要。
术后常见并发症防治:

(1)出血:手术应在充分分离组织脏器的情况下选择无血管区进行缝合,以避免引起大出血。对于腹腔镜下子宫腹壁悬吊术,打开后腹膜时需要注意防止腹壁下动脉的损伤出血;
对于腹腔镜下骶骨阴道固定术,因骶前区血管丛较丰富,采用钝性分离为主,锐性分离相结合的方法,充分暴露骶前区域,选择无血管或少血管分布的平台区域内缝合。
对于小出血可先用电凝、压迫、缝合等方法,若处理无效者,应充分游离暴露出血部位,并立即行缝合或者钛夹止血,必要时尽早开腹止血。
(2)术后感染:因子宫脱垂患者多年龄偏大,体质较差,术后组织修复能力较差。因此,术后应注意会阴部清洁卫生,严格实施术后护理及腹腔镜切口无菌换药,并预防性应用抗生素;
针对术后感染患者,必要时进行分泌物或血细菌培养,明确感染类型,及时给予调整抗菌素用药。
(3)术后疼痛:对于腹腔镜下子宫腹壁悬吊术患者,术后可见有下腹部牵引痛,考虑与子宫位置固定过高有关;
对于lsc患者,术后可见大腿内侧及腰骶部轻微疼痛不适,一般无需处理,围手术期过后可自行缓解,必要时可予心理安慰及口服止痛药物。

(4)下肢静脉血栓:对于pop患者,因术后卧床时间相对较长或既往合并有其他慢性疾病,按照专家共识术后给予预防性抗凝治疗,并鼓励患者尽早下床活动,辅助按摩患者双下肢。本研究中两组患者均未有下肢静脉血栓形成。
三、结语
多吃富含纤维的蔬菜和水果、多喝水,保持排便通畅。肥胖或体重超标者应减肥,避免搬举重物,日常避免高强度运动。
此外,还可经常做凯格尔运动,加强盆底肌肉支持力、恢复受损筋膜。
