导读
让我们跟随今天的接诊医生,一起来推理吧!
本文为作者授权医脉通发布,未经授权请勿转载。

“医生,快来看看我老伴儿吧,他又拉血了!”
石大叔的家属一边划拉着手机里拍的排泄物图片,一边焦急地要求管床大夫打“止血针”。管床医生来到床边查看患者,生命体征相当平稳,结合今早刚出来的血常规结果,拒绝了家属的诉求。
“你这病是因为还没吃上对症治疗的药,所以现在还会偶尔排血便,等出院后规律服药,注意生活习惯自然而然就好了。”石大叔不解地点了点头。
这是怎么回事?
出血不止,大多数人的第一反应是立即止血才行。医生反其道而行之,到底是因疾病的特殊性,还是疏忽大意了?
各位医生朋友们,你们知道是什么原因吗?
让我们跟随今天的接诊医生,一起来推理吧!
接诊医生:凡事总有例外,在消化科,有这么一种疾病,不予止血措施却获益更大。
01
突发便血半日,紧急就医
因突发排血便而入院的石大叔,在晚上聚餐后就出现呕吐、下腹痛,继而出现腹泻,至于当时粪便的性状颜色,没有太注意。
石大叔刚开始以为是吃的东西不干净“闹肚子”,匆匆吃了两粒治疗肠胃的药便睡下了。
然而,到了夜间肚子又开始一阵闷痛,起夜排便的石大叔这才惊觉排出了暗红色的血便。为了止血,翻出家里备着的“云南白药”吃了下去,但症状仍然没有明显改善。
想到自己前两年有过因“胃出血”而命悬一线的病史,石大叔不敢有丝毫懈怠,天还没完全亮,他就在家人陪同下急忙去了急诊门诊。
经过初步检查,石大叔生命体征还算稳定,起码失血量还不算太危急,于是进一步抽血查体检查。
“为什么不给我输血?我都拉血了,还有止血药也给我开点。”或许是有过消化道出血的病史,石大叔显得无法冷静,焦躁地要求急诊医生开止血药。
不过,抽血结果显示血红蛋白145g/l,完全在一个成年男性的正常指标内,且石大叔生命征平稳,全腹部没有压痛、反跳痛,肠鸣音也正常,实在是没有输血指征。因此,急诊医生让他等到了消化科门诊再进一步去就诊。
02
一波三折的肠镜检查
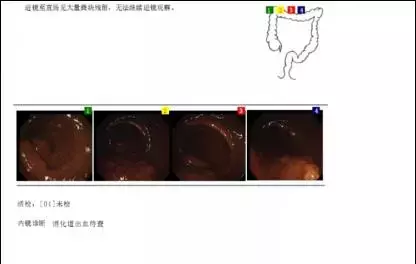
顺利办理住院手续后,石大叔还是惴惴不安,因为入院后他又再一次排出暗红色的粪便。尽管血红蛋白仍有130g/l以上,但确实相较急诊检验结果有所下降。出血原因未明的情况下,内镜检查就显得尤为重要。
在内镜检查未完善时,下消化道出血的老年男性可以从哪些疾病展开思考呢?这是当前摆在接诊医生面前的首要问题。
结直肠癌?溃疡性结肠炎?缺血性肠病?对了,患者自诉既往有痔疮病史,痔疮出血是不是也有可能呢?
根据指南,消化道出血的病人,消化内镜检查是明确病因诊断的重要方法,对于血液动力学稳定且无穿孔、坏疽等检查禁忌者,建议在48h内完善内镜检查。
不过,能最快安排肠镜的方式一般是急诊肠镜,即非全麻的状态下进行检查。若要麻醉肠镜,则需要进行麻醉评估等,时间要花更久,这样就要冒着再次出血的风险。
“哎呀,我以前有过胃出血,真的很怕肠子再出问题。可是以前我做过没麻醉的肠镜,不夸张得跟你们说,我自己都把仪器拿出来,医生护士都拦不住的。”石大叔说出了自己的担心。
对于疾病万分担忧的病人,虽然也很想尽快明确病因,但同样对在清醒状态下做肠镜检查十分抵触。
“我受不了的。”病人摆摆手表示拒绝,但他又不愿意等待假期后预约。最终他“自行”联系了熟人,加急预约了肠镜。
自然肠镜还没进去多久就因为肠内容物的阻碍完全无法看清,这次检查只好终止。只得等待下次正常预约。
图源:作者供图
好在等待预约的时间里,没有发生石大叔害怕的“大出血”情况。治疗上,医生也主要是营养支持以及制酸护胃,由于病因未明,暂时也是中性治疗。
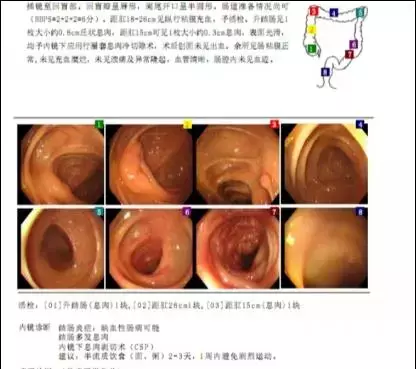
第二次麻醉肠镜做的很顺利,镜下清晰地显示界限清晰的病灶,呈典型的缺血性结肠炎的表现,另外发现的几枚结肠息肉也顺便切除了。
图源:作者供图
03
肠出血的元凶,“逮”住了
“缺血性肠病?我平时也好好地生活呀,怎么肠子会缺血呢?”得知疾病后,病人发出疑问:“医生,能不能解释一下为什么缺血性肠病反而肠子还会出血啊?”
简单来说,结肠缺血,常由于结肠血管非闭塞性血流减少,使结肠细胞功能障碍、完整性破坏,引起结肠缺血性损伤。缺血性肠病分为急性肠系膜缺血、慢性肠系膜缺血和缺血性结肠炎。
肠系膜动脉血供是呈扇形分布的,一根分支血管堵了,则相应节段的肠管的黏膜就会因为缺血坏死而出血。发病基础就是肠系膜血管,主要是肠系膜动脉,粥样硬化全堵或部分堵塞,平时血供还勉强够用。但当充血性心衰、休克、房颤、便秘、大量进食、某些药物等各种因素引起的肠血流灌注不足或血液高凝状态、血液瘀滞便会诱发该病。
结肠缺血的临床症状以腹痛、血便、腹泻最常见。腹痛常为急性痉挛样疼痛,轻至中等程度,伴有强烈便意,排鲜红或暗红色血便或血性腹泻。
虽然这类病人在用药前每天都会排鲜红色血便,但一般量不多,且血红蛋白基本不会大幅度下降。最重要得还是对因治疗,即选择西洛他唑抗凝。由于病变原理是血栓形成,自然是选择抗凝,而非止血治疗。
入院后血红蛋白变化图 图源:作者供图
不过,大胆抗凝,也有风险。更多时候若根据临床表现初步怀疑缺血性肠病,在未确诊时不妨选择中性治疗,即既不抗凝也不止血。
弄清楚石大叔出血的原因后,治疗起来就顺理成章了。管床医生交代了一些出院后的注意事项:“大叔,你出院后一周要去门诊加开西洛他唑,这个药对你治病很重要。”
石大叔有些听力不佳,闹了些笑话,误听成了“息肉他唑”,懵懵懂懂地回应:“哦哦,我知道是切了息肉,切了俩呢,要……开药是吧?”
“不对,是西洛他唑。息肉不是已经切掉了嘛,就没事了,定期复查就行。”
“啊……息肉是他做的吧,那个主任我知道。”
医生已是哭笑不得,掏出口袋里的纸,一笔一画写出药品名字,解释道:“这是一种药,专门治疗你肠子出血的,听明白了吗?”提高几个音调告诉患者,他才明白,惹得其他病友捂嘴偷笑。
“噢,我明白了,那这药你咋不现在就开给我带回去吃呀,还要出院后一个星期才开,不是很麻烦吗?”总算话题进入正轨了。
原来,对于石大叔来说,由于肠镜治疗顺便切除了息肉,虽然确诊缺血性肠病但不宜立刻抗凝,以防止息肉切除的伤口出血。因此嘱咐他出院后一周于门诊加用此药抗凝。
明白了这些,石大叔便能安心出院了,临走前,爱锻炼的他还不忘问一下是否能进行运动。主任回复道:“当然没问题,只要注意运动后及时补充水分,不要让血液过于粘稠就行。”接下来如能长期规律服药,适量运动及补充水分,避免诱发因素,这类病人也能正常地生活。
中华医学会消化病学分会老年消化协作组,国家老年疾病临床医学研究中心(解放军总医院).老年人结肠缺血诊治中国专家指导意见.中华内科杂志,2023,62(6):639-646.
noh m, yang ss, jung sw, et al. poor prognostic factors in patients who underwent surgery for acute non‑occlusive ischemic colitis. world j emerg surg, 2015, 10: 12. doi:10.1186/s13017‑015‑0003‑z.
责编|阿泰 米子